Аннотация
В данной статье рассмотрена методика выявления рака молочной железы при помощи диалоговой системы. Приводится сравнение традиционных методов диагностики патологий молочной железы и предлагаемой методики. Проанализирована необходимость автоматизации процесса диагностики новообразований для раннего выявления злокачественных опухолей и увеличения продолжительности жизни женщины.
Рак молочной железы занимает лидирующую позицию среди всех злокачественных опухолей, поэтому важнейшей задачей в области охраны здоровья женщин является совершенствование маммологической службы. Развитие науки обогащает медицину новыми технологиями, и, несомненно, точкой отсчёта стало использование информационных технологий в маммологии [1].
Возможности инновационных методов диагностики способствуют выявлению ранних форм патологий, благодаря чему позитивно меняется структура заболеваемости. Их использование позволяет экономить значительные средства на приобретение дорогостоящего оборудования и необходимых расходных материалов, а также освободить пациентов от повторной маммографии из-за получения некачественного снимка и вместе с этим уменьшить дозу рентгеновского излучения.
В НУЗ «Отделенческой больнице на станции Муром ОАО «РЖД» используется отечественный аналоговый маммограф «МДРА», выпущенный на базе «Mammodiagnost UC» (Philips) [2].
Традиционно процесс проведения маммографического исследования выглядит следующим образом:
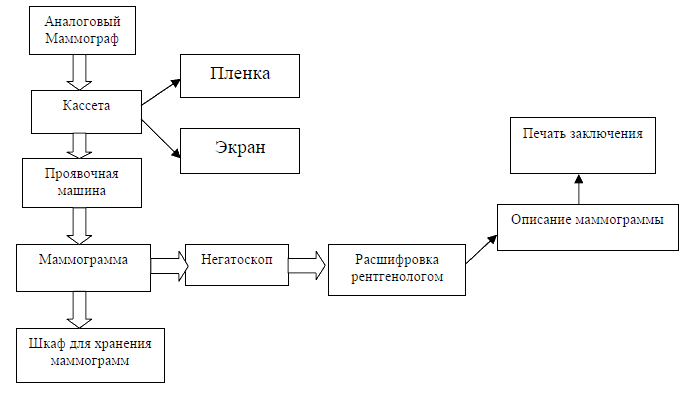
Рис. 1. Схема работы врача рентгенолога при наличии аналогового маммографа
Результаты маммографии при использовании пленочной технологии (аналоговый маммограф) зависят от следующих факторов: качества проведения маммограммы, качества и состояния пленок и экранов, проявления пленки, времени расшифровки маммограммы, а также от квалификации, опыта работы, состояния здоровья врача – рентгенолога. Пленочная маммография характеризуется малой пропускной способностью, так как проявление 1 пленки занимает в среднем 6 минут.
Использование цифровых технологий позволяет обрабатывать маммограммы, увеличивать области, представляющие интерес; выделить новообразования малого размера, которые врачрентгенолог визуально распознать не может, сравнивать снимки, для контроля динамики изменений.
Целью настоящей статьи является предложение методики выявления рака молочной железы, используемой врачомрентгенологом при постановке диагноза заболевания молочной железы с помощью разработанной диалоговой системы.
Субъективная оценка для диагностики заболевания молочной железы, используемых рентгенологами, осуществляется на основе визуального анализа маммограммы, позволяющего выявить необходимый минимум диагностических характеристик пациента.
Для использования предлагаемой методики необходимо оцифровывать маммограммы для их последующей обработки с помощью диалоговой системы. Для оцифровки снимков, используемых в данной статье, использовался сканер Epson Perfection V700 Photo [3], снимки взяты из НУЗ «Отделенческой больницы на станции Муром ОАО «РЖД».
Схематично методику выявления рака молочной железы можно отобразить следующим образом:
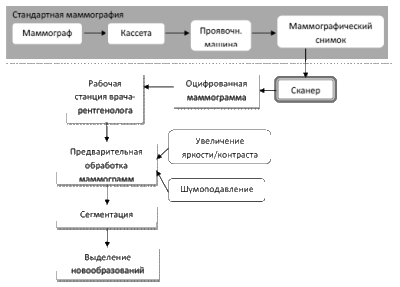
Рис.2. Схема методики выделения злокачественных новообразований. Суть предлагаемой методики заключается в следующем: врач- рентгенолог сначала
Суть предлагаемой методики заключается в следующем: врач- рентгенолог сначала выполняет стандартную маммографию, затем с помощью сканера, разрешение которого не менее 4800 x 9600 dpi и оптической плотностью 3.5-4D, оцифровывает маммографических снимок. Далее с помощью диалоговой системы обрабатывает и анализирует маммограмму. В предлагаемой диалоговой системе врач-рентгенолог может следующие функции предварительной обработки [4]: корректировать яркость и контраст несколькими методами, такими как бинаризация [5], гауссиан [6], косинус [6]; увеличить резкость изображения [7]. Эти изменения маммографического снимка необходимы для увеличения качества снимка, выделения скрытых областей, например на фоне мастопатии, так как часто получаются нечеткие, малоконтрастные маммограммы (например, неплотный прижим крышек кассеты или экрана к пленке приводит к появлению нерезкости изображения, использование экранов с повышенной зернистостью приводит к повышенной зернистости фона, что затрудняет поиск микрокальцинатов, механическое загрязнение экранов приводит к появлению мелких белых точек, симулирующих наличие мелких кальцинатов). Для визуального объема, получения рельефности маммографического снимка используется градиент [8]. Если быть точнее, то градиент показывает, насколько «резко» или «плавно» меняется яркость изображения в каждой точке, а значит, вероятность нахождения точки на грани, а также ориентацию границы. Исходя из уникальности маммографических снимков диалоговая система включает целый набор фильтров шумоподавления (меданная фильтрация, фильтр Ли, фильтр Кауна, сигма – фильтр и так далее).
Врач, осуществляя подбор фильтра к каждому изображению, удаляет с изображения некоторые артефакты, шум, отпечатки пальцев и так далее, гауссово размытие [9] также использует перед текстурной сегментацией методом водораздела [10, 11, 12].
Исходный рисунок представляет собой маммографический снимок, сделанный в косой проекции.
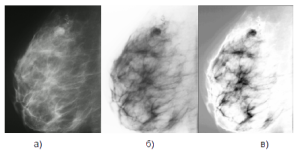
Рис. 3. Исходное изображение а) Исходная маммограмма б) Негатив в) Увеличение яркости и контраста косинусным преобразованием
На рисунке 4 показана маммограмма нормальной молочной железы, на исходном же снимке обнаружена аномалия.
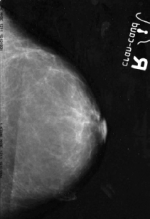
Рис. 4. Маммограмма, показывающая норму
Врач-рентгенолог может выделить область интереса на снимке, а затем корректировать ROI (изменяя яркость и контраст, резкость, выполняя псевдоокрашивание и так далее). В диалоговой системе имеются функции измерения новообразований, например диаметр новообразования.
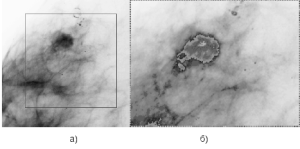
Рис. 5 – ROI а) красным цветом выделена область интереса (ROI) б) псевдоокрашивание нектороых слоев изображения
Как видно, на Рис. 3 присутствует уплотнение, область которого выделена на Рис. 4 (а). Используя псевдоцвета (Рис. 4(б)), можно сделать вывод о форме и количестве интервалов яркости.
Патогенетическая характеристика рака отражает гистологические особенности опухоли. Она включает такие параметры, как размер первичного очага, его локализацию в молочной железе, тип рoста, морфологическое строение, степень дифференцировки, реакцию окружающих опухоль тканей, наличие регионарных метастазов и их строение.
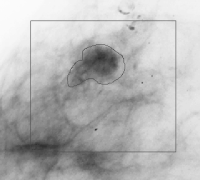
Рис.6. Разрастание опухоли
На Рис. 6 красной стрелкой показано отсев опухоли, что характеризует разрастание новообразования. Измерив обнаруженное новообразование, можно сказать что оно небольших размеров, диаметром 1,3 см.

Рис.7. Размер новообразования
Для более детальной диагностики снимка, выявления похожих участков на снимке выполняют текстурную сегментацию. Текстурная сегментацию изображения маммограммы выполняется методом маркерного водораздела, суть которого в том, что предлагается рассматривать изображение как некоторую карту местности, где значения яркостей представляют собой значения высот относительно некоторого уровня. Если эту местность заполнять водой, тогда образуются бассейны. При дальнейшем заполнении водой, эти бассейны объединяются. Места объединения этих бассейнов отмечаются как линии водораздела.
Таким образом, при преобразованиях с помощью этого метода нужно определить "водосборные бассейны" и "линии водораздела" на изображении путем обработки локальных областей в зависимости от их яркостных характеристик.
Во время реализации данного алгоритма выполняются следующие основные шаги:
1. Вычисляется функция сегментации. Она касается изображений, где объекты размещены в темных областях и являются трудно различимыми.
2. Вычисление маркеров переднего плана изображений. Они вычисляются на основании анализа связности пикселей каждого объекта.
3. Вычисление фоновых маркеров. Они представляют собой пиксели, которые не являются частями объектов.
4. Модификация функции сегментации на основании значений расположения маркеров фона и маркеров переднего плана.
5. Вычисления на основании модифицированной функции сегментации.
В качестве функции сегментации используется градиент изображения, вычисленный с помощью оператора Собеля [8].
Для визуализации объема снимка молочной железы успешно используется градиент.
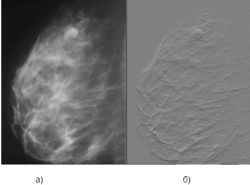
Рис. 8. Исходное изображение (а) и его градиент (б)
Далее, вычислив значение градиента, был применен метод водораздела, который дал следующий результат (рисунок 3 (а)), выделяем контура изображения – рисунок 3 (б):
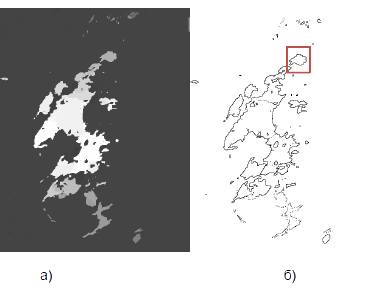
Рис. 9. Результат текстурной сегментации а) Сегментация методом водораздела б) Выделение контуров сегментированного изображения
Проанализировав контуры новообразования (Рис.9 (б)), градиент (Рис.8б)) и псевдоокрашивание (Рис. 5 (б)), можно сделать следующие выводы: нет четкой формы новообразования, границы новообразования размыты, новообразование характеризуется неоднородной структурой, повышена васкуляризация.
Таким образом, можно сделать вывод, что выявленная патология не что иное, как рак молочной железы.
Тестирование алгоритма текстурной сегментации проводилось на 15 снимках, из них на 12 снимках эксперт подтвердил правильность выявления злокачественных новообразований.
Таким образом, результаты экспериментов доказали, что данный метод показывает хорошие результаты при предварительной обработке изображений. Выделенный участок на сегментированном изображении (Рис.9) - выделенная искомая патология.
Для большей наглядности при отображении изображения точки из выбранных диапазонов могут быть закрашены каким–либо «псевдоцветом», что может также показать наличие тех или иных изменений в молочной железе. Для удобства врач может выключить отображение цветов фона, и оставить только те участки, которые ему наиболее интересны.
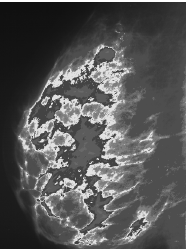
Рис.10. «Псевдоцветное» изображение снимка.
Основываясь на результатах экспериментов, можно считать, что предложенная методика наиболее подходит для выявления раковых опухолей в молочной железе. Это способствует раннему обнаружению рака молочной железы и скорейшему лечению этого заболевания.
Литературa
- Н. И. Рожкова Скрининг рака молочной железы, ФГУ «Российский Науч- ный центр рентгенорадиологии Минздравсоцразвития России» «Медико- фармацевтический вестник Татарстана», 2009г.
- Корженкова Г.П. Комплексная рентген-сонографическая диагностика за- болеваний молочной железы, 1-е издание-М.: ООО «Фирма СТРОМ», 2004 -128 с, ил.
- С. Щербаков На стыке двух эпох: Планшетный сканер Epson Perfection V750 Pro // Foto&Video № 7, 2006 – с. 60-65
- С. С. Садыков, Д.Н. Стародубов Инвариантные к повороту, переносу и изменению масштаба признаки площадных объектов // Системы и методы об- работки и анализа информации: Сборник научных статей / Под ред. С.С. Сады- кова, Д.Е. Андрианова – М.: Горячая линия – Телеком, 2005. – с. 32-38.
- N. Otsu (1979). «A threshold selection method from gray-level histograms». IEEE Trans. Sys., Man., Cyber. 9: 62-66. 6. Р. Гонсалес, Р. Вудс, С. Эддинс Цифровая
- Р. Гонсалес, Р. Вудс, С. Эддинс Цифровая обработка изображений в среде MATLAB. – М.: Техносфера, 2006. – 616 с.
- Методы компьютерной обработки изображений /Под ред. В.А. Сойфера. – 2-е изд., испр. – М.: ФИЗМАТЛИТ, 2003. – 784 с. – ISBN 5-9221-0270-2.
- Быстрые алгоритмы в цифровой обработке изображений / Под ред. Т. Хуанга. – М.: Радио и связь, 1984. – 320 с.
- Харалик, Р.М. Статистический и структурный подходы к описанию тек- стур / Р.М. Харалик. – ТИИЭР. – 1979. – Т. 67. – № 5. – C. 98-120.
- Haralick R.M., Shanmugam K., Distein I. Textural features for image classification. IEEE Transactions on systems, man and cybernetics, 1973, V. SMC-3. № 6, p. 610-621.
- Кольцов П.П. Оценка размытия изображения / Компьютерная оптика, том 35, №1. -2011. – с. 95-102.
- Прэтт У.К. Цифровая обработка изображений. – М.: Мир, 1982. Т.I.-2. 792 с.