Аннотация
О.Н. Аржанова, В.С. Корсак, О.О. Орлова, Ю.М. Пайкачева Течение и исход беременности у женщин с
бесплодием в анамнезе. Проведен анализ течения беременности, родов, послеродового периода, состояния новорожденных у 313 беременных, из которых 263
страдали бесплодием, а у 50 был неотягощенный репродуктивный анамнез (контрольная группа).
У 97 пациенток бесплодие было преодолено с помощью ЭКО, у остальных 166 – путем индукции овуляции кломифен цитратом в сочетании с прогестероном или
парлоделом. Установлено, что беременные группы ЭКО по совокупности отягощающих факторов имеют более высокий риск невынашивания беременности, чем беременные
других групп, длительно страдавшие бесплодием. Систематическое наблюдение, своевременные профилактика и лечение осложнений снижают частоту перинатальных
потерь, позволяют завершить беременность родами в срок более чем у 80% пациенток.
Ключевые слова:
бесплодие, экстракорпоральное оплодотворение, беременность, роды.
Введение
Восcтановление репродуктивной функции женщин, страдающих бесплодием, представляет актуальную медицинскую и социальную проблему, в решении которой н
аступление зачатия является только первым шагом, за которым следуют задачи обеспечения вынашивания беременности и рождения здорового ребенка. В литературе
имеются многочисленные и противоречивые сведения об особенностях течения и исхода беременности у женщин с бесплодием в анамнезе [3,
6, 8-10, 12, 13]. Это
объясняется не только многообразием причин бесплодия и способов его лечения, но и неоднородностью групп контроля. Публикации, посвященные течению и исходам
беременности после ЭКО (экстракорпоральное оплодотворение), носят единичный характер.
По данным последнего опубликованного всемирного отчета по методам вспомогательной репродукции [5] в 1995 г., только 14,9% циклов ЭКО завершились рождением
живых детей. Значительна частота самопроизвольных абортов (46%), эктопических беременностей (до 6,1%), преждевременных родов (до 67%).
Материал и методы
Нами были проанализированы истории женщин, у которых в результате экстракорпорального оплодотворения, проведенного в центре, в период с 30 мая 1993
по 5 октября 1997 г., наступила беременность. Указанные временные рамки были выбраны для того, чтобы все эти беременности даже в случае запоздалых родов
завершились бы к моменту обработки материала (июль 1998 г.). Всего с помощью ультразвукового исследования диагностировано 290 беременностей. Сменили место
жительство или не ответили на посланный им запрос 55 (18,9%) пациенток. Исходы 235 беременностей известны.
Родами завершились 142 (60,4%) беременности, выкидышами – 57 (24,2%), в том числе 48 (20,4%) выкидышами раннего срока, выкидышами 9 (3,8%) позднего срока.
Неразвивающаяся беременность была диагностирована у 23 (9,7%) беременных, эктопическая беременность – у 13 (5,5%).
Из 222 женщин с маточной беременностью 140 наблюдались в НИИ акушерства и гинекологии в течение I триместра или в течение всей беременности (1-я группа)
и 82 – по месту жительства (2-я группа). Распределение исходов беременностей в этих группах оказалось различным. Родами закончились 112 (80%) беременностей
в 1-й группе и 38 (46,3%) – во 2-й группе. Выкидышем в раннем сроке прервалась беременность у 18 (12,9%) женщин в 1-й группе и 28 (34,2%) – во 2-й, в
позднем сроке – соответственно у 3 (2,1%) и 6 (7,3%). Неразвивающаяся беременность была диагностирована у 11 (7,9%) и 10 (12,2%) женщин соответственно
в 1-й и во 2-й группах. Таким образом, частота невынашивания по причине самопроизвольных выкидышей и неразвивающейся беременности составила в 1-й группе
20%, а во 2-й группе – 53,7%.
Возраст женщин колебался от 20 до 40 лет и в среднем составил в 1-й группе 31,5 0,3 года, во 2-й группе 26,3 0,8 лет, в 3-й группе – 28,2 0,6 года
и в 4-й группе – 25,3 0,4 года (p < 0,05 при сравнении групп). Продолжительность бесплодия колебалась от 1 года до 19 лет и в среднем составила:
в 1-й группе 9,1 0,2 года, во 2-й группе – 6,1 0,6 года, в 3-й группе – 5,6 0,8 года. Вторичное бесплодие превалировало в 1-й и 2-й группах (66 и 62,9%
соответственно), в 3-й группе преобладало первичное бесплодие – у 65,6% пациенток (p < 0,01 при сравнении этого показателя со 2-й группой).
Различными соматическими заболеваниями страдали 82% беременных 1-й группы, 57% беременных 2-й группы, 62% беременных 3-й группы, 52% беременных 4-й группы.
Результаты
Частота угрозы прерывания беременности, самопроизвольного выкидыша и неразвивающейся беременности у женщин с бесплодием в анамнезе не имела существенных
различий в исследованных группах, но достоверно превышала аналогичные показатели в контрольной группе.
Следует отметить значительно большую частоту самопроизвольных выкидышей раннего срока в 1-й группе (ЭКО), превышавшую частоту этого осложнения во 2-й группе
(хронический аднексит) в 2 раза, в 3-й группе (ановуляция) – в 3 раза и в 4-й группе – в 5 раз.
Признаки угрожающего выкидыша в I триместре беременности имели место почти у двух третей (67,0%) женщин 3-й группы, у каждой третьей женщины (32,7%)
1-й и 2-й групп и только у 6% беременных контрольной группы. Частота неразвивающейся беременности и угрозы прерывания беременности в позднем сроке в
исследуемых группах не имела существенных различий.
Обращает на себя внимание то, что сохраняющая терапия в I триместре была эффективнее у женщин 3-й группы. В этой группе только 7,3% беременностей закончились
самопроизвольными выкидышами по сравнению с 1-й и 2-й группами (11,3 и 10,5% соответственно).
Из осложнений беременности следует отметить достоверно более высокую частоту анемии беременных (57,7%) и многоплодия (22,9%) у женщин 1-й группы по сравнению
с аналогичными показателями в других группах (24,5 и 2,0 во 2-й группе и 14,1 и 2,4% в 3-й группе соответственно). Многоплодных беременностей в контрольной
группе не было. Анемия беременных в контрольной группе составила 10%. Поздний токсикоз осложнил течение беременности у 32,7-40,8% женщин с бесплодием в
анамнезе и у 24% женщин с нормальной репродуктивной функцией.
Генитальная инфекция была обнаружена во время беременности у 22 (22,6%) пациенток 1-й группы, у 14 (24,6%) – 2-й группы, у 31 (28,4%) – 3-й группы и
у 7 (14%) – 4-й группы. Следует отметить, что при обследовании перед ЭКО и проведением индукции овуляции картина биоценоза у всех женщин была нормальной.
Среднее число госпитализаций во время беременности у женщин 1-й группы составило 2,3; во 2-й и 3-й группах – 1,4, в контрольной группе – 0,6. В табл. 1 представлены данные об осложнениях в родах у обследованных женщин.
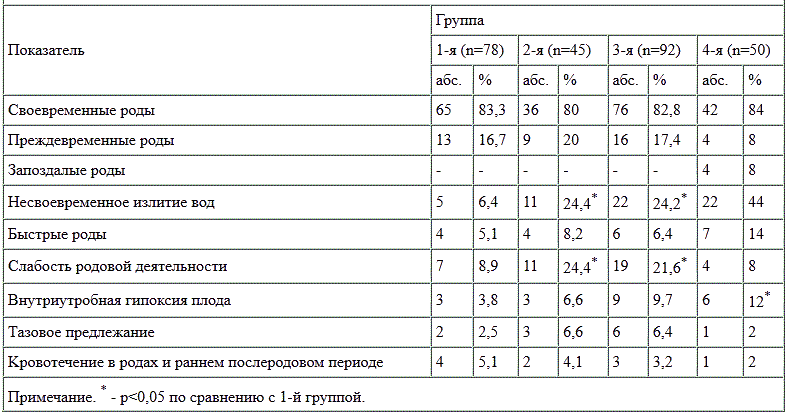
Таблица 1 – Течение и исход родов у женщин с бесплодием в анамнезе и с нормальной репродуктивной функцией
Высокая частота слабости родовой деятельности в 3-й группе привела к увеличению оперативных пособий: перинеотомий (40,4%) и выходных акушерских щипцов
(3%). В 1-й группе у 27 (34,7%) женщин родоразрешение было проведено с помощью кесарева сечения (при сроке 38-40 нед – у 20, при сроке 32-36 нед – у 7),
что достоверно превышает аналогичный показатель в остальных группах (во 2-й группе – 13,3%, в 3-й группе – 9,7%, в 4-й группе – 10%). Показанием к
оперативному родоразрешению у 15 (83,3%) пациенток было сочетание относительных показаний, в которые чаще всего входили отягощенный гинекологический анамнез
(длительное бесплодие), старший возраст пациенток и акушерская патология. По поводу полного предлежания плаценты оперированы 2 беременные, одна беременная –
в связи с нарастанием тяжести гестоза и одна роженица с преждевременной отслойкой нормально расположенной плаценты.
Сравнительная характеристика состояния новорожденных представлена в табл. 2. Средняя масса тела доношенных новорожденных у всех обследованных женщин
достоверно не различалась, но у детей женщин, страдавших бесплодием, несколько чаще, чем в контрольной группе, была выявлена гипотрофия плода. Оценка по
шкале Апгар оказалась выше у новорожденных группы ЭКО. У всех детей отсутствовали грубые пороки развития. Все родильницы выписаны из стационара с живыми
детьми.
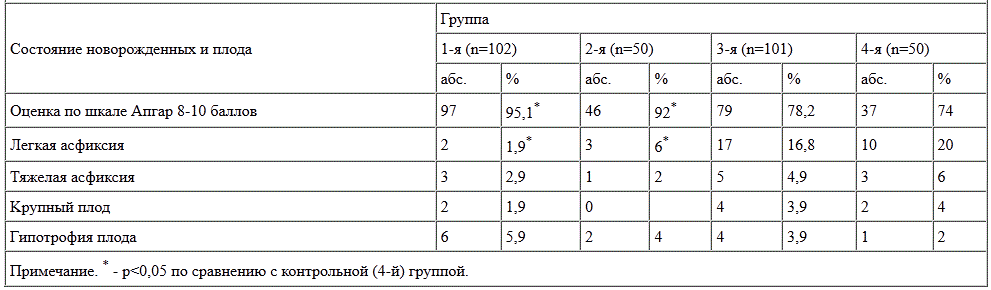
Таблица 2 – Состояние новорожденных у обследованных женщин с бесплодием в анамнезе и женщин с нормальной репродуктивной функцией
При анализе особенностей послеродового периода обнаружено, что у 22,2 женщин с гиперпролактинемической недостаточностью яичников в послеродовом периоде
наблюдается лактостаз, в большинстве случаев купированный 2–4-дневным приемом парлодела. У 5,1 родильниц 1-й группы послеродовый период осложнился гематомой
передней брюшной стенки, что связано с большой частотой оперативного родоразрешения в этой группе. Других существенных различий в течении послеродового
периода у женщин с бесплодием в анамнезе и у женщин с нормальной репродуктивной функцией не выявлено.
Обсуждение
Пациентки, у которых беременность наступила в результате ЭКО, составляют особую группу, отличающуюся не только от беременных с нормальной репродуктивной
функцией, но и от беременных с длительным бесплодием в анамнезе. Сравнительный анализ, проведенный среди 313 беременных, показал, что беременные группы ЭКО
старше по возрасту, более длительный срок страдали бесплодием и безуспешно лечились от него, их соматический статус более отягощен и чаще имеет характер
сочетанной патологии разных систем, среди которой превалировали хронические инфекции различной локализации. У всех беременных группы ЭКО имелся хотя бы один,
а у абсолютного большинства несколько факторов, отягощающих прогноз для исхода беременности.
Индукция овуляции и особенно суперовуляции также рассматривается как фактор риска невынашивания беременности в связи с возникающей относительной
гиперэстрогенией, которая нарушает секреторную трансформацию эндометрия. Многоплодие, доля которого составила больше 20, было причиной преждевременных
родов более чем в половине всех случаев в группе ЭКО.
Все это позволяет сделать вывод, что прогноз этой группы беременных в отношении течения беременности и родов был менее оптимистичным, чем у пациенток
остальных групп.
Наши наблюдения показали, что около 90 беременных группы ЭКО сталкивались с проблемой невынашивания и угрозы прерывания беременности. Невынашивание
беременности рассматривается как универсальный, интегрированный ответ женского организма на любое выраженное неблагополучие в состоянии здоровья беременной,
плода, окружающей среды и многих других факторов [3].
В проведенном нами исследовании спонтанные аборты составили 25,7 (57 случаев), причем в ранние сроки – 84,2 (48 случаев). Все случаи неразвивающейся
беременности также пришлись на ранние сроки. Это совпадает с данными литературы о том, что спонтанные аборты являются наиболее распространенным осложнением
беременности после ЭКО. Их частота колеблется от 12 до 29. При этом беременность прерывается в основном в ранние сроки – 5–6 нед. [12].
Следует отметить, что гормональная поддержка лютеиновой фазы стимулированного менструального цикла и беременности в ранние сроки, систематическое наблюдение
за беременными, своевременная госпитализация и преемственность в тактике врачей – все те меры, которые мы осуществляли при ведении беременных группы ЭКО в I
триместре у нас в Центре, а в дальнейшем в содружестве с сотрудниками других отделений НИИ акушерства и гинекологии, позволили сохранить беременность и
завершить ее рождением живых детей у 80 пациенток. В то же время среди женщин, наблюдавшихся по месту жительства, беременность закончилась родами только у
33,9. Столь большое различие в частоте невынашивания (в 2,3 раза) явилось следствием потерь в ранние сроки беременности и связано прежде всего с нарушениями
системы мероприятий по профилактике и лечению угрозы прерывания беременности у этого контингента пациенток.
Необходимо также учитывать, что невынашивание является одним из механизмов естественного отбора. Частота прерывания беременности из-за генетической патологии
эмбриона и плода на ранних сроках беременности достигает 60. По мнению Ю.Верлинского [8], значительные успехи в повышении результативности ЭКО могут быть
достигнуты при широком внедрении в клиническую практику преимплатационной диагностики генетической патологии.
Особого внимания заслуживают данные о том, что у 22,6 пациенток группы ЭКО во время беременности была обнаружена генитальная инфекция. При этом у всех
пациенток перед ЭКО были проведены бактериоскопическое и бактериологическое исследования на флору, в том числе были сделаны посевы на хламидии, микоплазму
и уреаплазму с отрицательными результатами. Эти данные можно расценивать как серьезный аргумент в пользу повторных исследований на инфекцию во время
беременности. Работы, проведенные в нашем институте под руководством член-корр. РАМН, проф. Э.К. Айламазяна, показали большое значение этой патологии для
исхода беременности, здоровья плода и новорожденного [1]. Своевременная антибактериальная терапия с учетом этиологического фактора может существенно улучшить
прогноз.
На протяжении последних лет частота преждевременных родов в Санкт-Петербурге составляет 7–8 [5]. Преждевременные роды у беременных группы ЭКО, находившихся
под систематическим наблюдением в НИИ акушерства и гинекологии, составили 16,7. Проблемы, связанные с многоплодием в программе ЭКО, пытаются решить с помощью
селективной редукции лишних
плодов. Наш опыт свидетельствует об эффективности этого метода для снижения риска прерывания беременности [7]. Но правильным
представляется не борьба с патологией, возможность которой предопределена технологией – переносом в полость матки 4 эмбрионов, а предупреждение ее путем
уменьшения числа переносимых эмбрионов. Все большее распространение получает подход, при которой в полость матки переносятся 2 или 3 эмбриона.
Самым значимым результатом ЭКО является выписка новорожденного домой. Поэтому борьба с невынашиванием является одной из важнейших задач и требует обеспечения
преемственности на всех этапах наблюдения за беременными. Роль в этом специалистов, работающих в ЭКО, представляется весьма значительной. Наш опыт
профилактики невынашивания свидетельствует о целесообразности и эффективности наблюдения беременных в течение всего I триместра у врачей, проводивших ЭКО.
В случае невозможности такого наблюдения справки, выдаваемые беременным для представления в женские консультации, должны содержать конкретные рекомендации
по ведению пациенток, а также номера контактных телефонов.
Большая частота родоразрешения путем кесарева сечения в группе ЭКО (34,6) прежде всего была обусловлена неблагоприятным сочетанием относительных показаний,
среди которых отягощенный гинекологический анамнез (длительное бесплодие), старший возраст пациенток определяли выбор тактики при возникновении акушерской
патологии.
Выводы
- Пациентки программы ЭКО по совокупности факторов, связанных с этиологией и патогенезом бесплодия, характером и длительностью предшествовавшего лечения,
возрастом, соматическим здоровьем, особенностями психоэмоционального статуса, проведенной индукцией суперовуляции и высокой частотой многоплодия должны быть
отнесены к группе риска по невынашиванию беременности, осложненного течения беременности и родов.
- Обеспечение приемственности в наблюдении и лечении беременных после ЭКО позволяет снизить частоту невынашивания до уровня, сравнимого с частотой этого
осложнения в популяции. Большое количество осложнений во время беременности и в родах требует тщательного наблюдения за этой группой женщин. В связи с этим
показана 2–3 кратная госпитализация для лечения и профилактики прерывания беременности, анемии беременных и позднего гестоза. В ходе наблюдения необходимы повторные обследования на инфекционные заболевания, передаваемые половым путем.
Список использованной литературы
- Э.К. Айламазян Эпидемиология, патогенез, диагностика и терапия хламидийной инфекции у беременных и новорожденных /
Э.К. Айламазян // Актуальные вопросы физиологии и патологии репродуктивной функции женщины: Материалы 23 научной сессии НИИАГ им. Д.О Отта.
Спб 1994. – С. 17–23.
- А.А. Афонин Польщикова Состояние здоровья детей, рожденных женщинами с различным генезом
эндокринного бесплодия / А.А. Афонин, Э.П. Рымашевская, Ю.А. Князев // Современные проблемы диагностики и лечения нарушений репродуктивного здоровья
женщины: Сб. тр. 1 Северо-Кавказского съезда акушеров-гинекологов. 1994. – 65 c.
- М.Б. Игнатова Особенности течения беременности и родов у женщин, леченных по поводу эндокринного бесплодия / М.Б. Игнатова //
Акуш. и гин. 1986. – № 12. – С. 18–21.
- Н.Г Кошелева Современная тактика лечения и профилактики невынашивания беременности с учетом этиологии и патогенеза / Н.Г Кошелева // Вестник российской ассоциации акушеров-гинекологов 1996.– № 3. – С. 45–51.
- Международный регистр результатов лечения бесплодия методами вспомогательной репродукции. Пробл репрод 1998. – № 1. 26–37 с.
- Т.В. Овсянникова Особенности течения беременности и родов у женщин после лечения бесплодия парлодело / Т.В. Овсянникова,
Т.Я. Пшеничникова, А.А. Осенин, Н.В. Сперанская // Акуш. и гин. 1987. – № 4. – С 32–35.
- Э.А. Отева, Е.И. Николаева, А.А. Николаева и др. // Акуш. и гин. 1994. – № 3. – С. 25–27.
- Ю.К. Памфамиров Особенности клинического течения синдрома склерокистозных яичников и влияние его на течение беременности, родов и
развитие новорожденных, морфологические особенности плаценты / Ю.К. Памфамиров // Автореф. дис. канд. мед. наук. Харьков, 1981. – 17 c.
- Ю.К. Памфамиров Клиническое течение и исход беременности, индуцированной кломифеном / Ю.К. Памфамиров, В.В. Заец, А.А. Круговой, А.И. Семенюта // Акуш. и гин. 1987.– № 6. – С. 42–44.
- A.H. Balen Cumulative conception and live birth rates after the treatment of anovulatory
infertility safety and of ovulation induction in 200 patients / A. H. Balen, D.D. Braat, C.West et al // Hum Reprod 1994. – № 9, № 8. – С. 1563–1570.
- M.W. Piecos Rawlins Effects of induced hyperprolactinemia on in vitro fertilization cycles / M.W. Piecos Rawlins, E. Radwanska
Fertil Steril 1995. – № 63, № 2. – С. 371–376.
- C. Staessen One year's experience with elective transfer of two good quality embryos in the human in vitro
fertilization and intracytoplasmic sperm injection programmes / C. Staessen, Z. Nagy, J. Liu et al // Human Reprod 1995. – № 10, № 7. – С. 3305–3312.
- S.M. Tuck End of pregnancy in oldery aged primаpara with anamnesys of infertility or without it / S.M. Tuck, P.L. Gudkin, A.C. Turnbull //
Brit J Obstetr Gyneacol 1988. – № 95, № 3. – С. 230–237.

