Магистерская работа
"Разработка экспертной системы диагностики обвития плода во чреве матери в условиях Донецкого центра матери и детства"
НАВАСРЕХ АХМАД АЛИ
Содержание
ВВЕДЕНИЕ
I. AHATOMO-ФУНКЦИОНАЛЬНЫЕ ОСОБЕННОСТИ ГЕМОДИНАМИКИ ПЛАЦЕНТЫ И СТАНОВЛЕНИЯ СЕРДЕЧНОГО РИТМА ПЛОД”
II. КАРДИОТОКОГРАФИЯ. ПАТОФИЗИОЛОГИЧЕСКИЕ ОСНОВЫ МЕТОДА. СПОСОБЫ РЕГИСТРАЦИИ И ПОКАЗАНИЯ К КАРДИОТОКОГРАФИЧЕСКОМУ ИССЛЕДОВАНИЮ
III. ПРИНЦИПЫ АНАЛИЗА КТГ
ИЗМЕРЕНИЯ
ЗАКЛЮЧЕНИЕ
СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ

FLASH
РЕФЕРАТ
Объектом данной курсовой работы является Разработка экспертной системы диагностики обвития плода во чреве матери в условиях Донецкого центра матери и детства.
Она осуществляет контроль за здоровьем пациентки и её плода, установлением её диагноза. Целью создания данной работой является повышение качества формирования отчетности лечебных учреждений, уменьшение времени на проверку и обработку информации, быстрый поиск необходимых сведений .
Основными характеристиками установления диагноза являются субъективные данные пациенты, объективные данные и анализ жизни пациента и заболевания.
Введение
Электрокардиологическое исследование СДП впервые в клинической практике было проведено в 1906 г. В дальнейшем, занимаясь этим вопросом, ученые совершенствовали методы исследования СДП, но несовершенство аппаратуры не позволило добиться высокого качества регистрации исследуемого сигнала, и только в последние два десятилетия, характеризующиеся развитием электроники и вычислительной техники, а также стремлением акушеров внедрять достижения науки в практику, были разработаны и внедрены новые методы диагностики нарушений состояния плода . Следует подчеркнуть, что частота сердцебиения плода (ЧСП) не является величиной постоянной, она меняется у одного и того же плода в различные сроки беременности. Одна из основных задач акушерства заключается в снижении перинатальной заболеваемости и смертности. Решению этой задачи способствует ряд факторов, один из которых - ранняя диагностика нарушений состояния плода во время беременности и в родах. В настоящее время общепризнанным является передический мониторинг состояния плода во время беремености , который позволяет достоверно определять состояние плода, обеспечивая своевременную коррекцию возникших нарушений.
I. AHATOMO-ФУНКЦИОНАЛЬНЫЕ ОСОБЕННОСТИ ГЕМОДИНАМИКИ ПЛАЦЕНТЫ И СТАНОВЛЕНИЯ СЕРДЕЧНОГО РИТМА ПЛОД
Нормальное течение беременности и родов определяется темпом и характером изменения гемодинамических процессов в единой системе мать-плацента-плод. Волемические изменения в организме матери направлены на обеспечение жизнедеятельности растущего плода. Естественно, что с изменением общих циркулятор-ных процессов в организме женщины изменяется и кровообращение в матке. Целью этих изменений является достаточное обеспечение энергозатрат развивающегося организма плода и его кислородного снабжения. Изменения кровообращения в матке могут приводить к нарушениям гемодинамических процессов в плаценте. Возникающие нарушения кровообращения в плацентар-но-плодовом комплексе являются причиной развития различных патологических состояний у плода. Возникновение и формирование плацентарной недостаточности определяют в конечном итоге уровни перинатальной заболеваемости и смертности. Перестройка регуляции кровообращения в организме женщины во время беременности в первую очередь затрагивает сосудистую систему матки, цель этих изменений - максимальная интенсификация циркуляторных процессов. Как известно, кровоснабжение матки артериальной кровью осуществляется через систему маточной артерии и мощную сеть ее разветвлений, а также с помощью ряда анастомозов между сетью маточных артерий, артерий яичников и влагалища. Топографические особенности расположения маточной артерии предполагают ее подход к матке в области основания широкой связки на уровне внутреннего зева. Здесь она подразделяется на восходящую и нисходящую ветви, то есть ветви первого порядка. Последние располагаются, как правило, вдоль ребер сосудистого слоя мышц матки. От ветвей первого порядка практически перпендикулярно к матке отходят десятьпятнадцать сегментарных ветвей, которые составляют ветви второго порядка. Путем соединения ветвей второго порядка с обеих сторон образуется многочисленная сеть анастомозов, составляющих сосудистый «каркас» матки. От сегментарных артерий отходит целая сеть радиарных артерий - сеть третьего порядка. В дальнейшем в эндометрии они подразделяются на базальные артерии, которые снабжают кровью нижнюю треть основной части эндометрия и спиральные артерии, располагающиеся в эндометрии, вплоть до поверхности слизистой оболочки. Богатому артериальному притоку крови к матке способствует адекватный венозный отток, осуществляемый через ряд сплетений, среди которых наиболее выраженными являются маточное и яичниковое. Известна также система четырех ножек, которую хорошо видно при проведении флебо-графических исследований. Дефекты венозного отдела морфологического порядка могут приводить к образованию многочисленных варикозных расширений вен вокруг матки, в первую очередь в ретровезикальной области и в области широких связок. Развитие плацентарного кровообращения в матке зависит в первую очередь от исходного анатомо-функционального состояния сосудистой системы матки. Первичные ворсины хориона, сливаясь между собой, образуют лакуны, в которые поступает кровь матери. По мере формирования каркаса ворсин, в первую очередь за счет соединительной ткани, врастающей в первичные ворсины, появляются вторичные ворсины, и таким образом-образуется межворсинчатое пространство. Принято считать, что процесс плацентации клинически начинается с 11-12 нед беременности и заканчивается формированием плаценты в 16 нед. Морфологически же первые проявления плацентации возникают с третьей недели развития зародыша. Для данного периода характерны превращение вторичных ворсин в третичные, продолжение процесса интенсивной васкуляри-зации ворсин. В третичных ворсинах начинает формироваться сосудистая сеть. Этот период продолжается до 11-й нед и к 12-14-й нед обычно заканчивается. Таким образом формируется единая структурная «единица» - котиледон, которая образуется стволовой ворсиной, ее разветвлениями, несущими сосуды плода (см рис. 1). Рис.1 Схема плацентарного кровообращения (1-хорион, 2-межворсинчатое пространство, 3-миометрий, 4-котиледон, 5-вторичное русло, 6-третичное русло).
II. КАРДИОТОКОГРАФИЯ. ПАТОФИЗИОЛОГИЧЕСКИЕ ОСНОВЫ МЕТОДА. СПОСОБЫ РЕГИСТРАЦИИ И ПОКАЗАНИЯ К КАРДИОТОКОГРАФИЧЕСКОМУ ИССЛЕДОВАНИЮ
Кардиотокография (КТГ) - синхронная запись сердцебиения плода и маточных сокращений. Метод основан на фонокардиографическом принципе и эффекте Допплера: интервал времени между отдельными сокращениями сердца плода преобразуется с помощью электронной системы в мгновенные колебания ЧСС, выраженные в минуту, и отображается в виде непрерывной кривой на бумажной ленте. Поскольку сердечная деятельность является универсальным ответом на любые нарушения, происходящие в организме плода, ее изучение является одним из основных способов наблюдения за внутриутробным состоянием плода. Изменение ЧСС является быстрой реакцией, отражающей характер процессов, общих для всего организма, в ответ на нарушения жизнедеятельности плода. ЧСС плода зависит от срока гестации, времени суток, наличия тех или иных перинатальных факторов риска и ряда других причин. Однако поскольку сердечная деятельность плода является отражением целостных адаптационно-приспособительных механизмов посредством ауторегуляции вегетативной нервной системы, то она не зависит от порядкового номера беременности и пола плода. ЧСС в первую очередь зависит от изменения маточно-плацентарного кровотока, а также от рефлекторных вазомоторных реакций матки, вызванных разнообразными воздействиями на материнский организм. Это позволило многим исследователям разработать и проводить функциональные пробы во время беременности и в родах. Существует мнение, что ЧСС не коррелирует с какой-либо конкретной патологией, т.е. при различных осложнениях наблюдаются близкие друг к другу изменения условий внутриутробной жизни. Это происходит вследствие морфологических изменений в плаценте, нарушений маточно-плацентарного кровообращения, что приводит к нарушению состояния плода. Поэтому, независимо от фактора, влияющего на ЧСС, кардиотокографическая кривая имеет тот или иной характер. Мониторинг сердечной деятельности плода остается основным методом диагностики нарушений состояния плода в практической деятельности врача, хотя существуют более сложные методы, например, такие, как определение ро2. рН, и другие, для проведения которых требуется сложная аппаратура и которые не всегда безопасны для плода Данные литературы свидетельствуют, что способ регистрации ЧСС и активности матки дает отклонения от 1 до 8 %, как отрицательный результат, и до 75 % -как положительный. Кардиотокограф позволяет получить два вида графических изображений. Первый график (тахограмма) отражает изменения ЧСС во времени (по оси абсцисс -время в секундах, а по оси ординат - ЧСС/мин). Таким образом, при учащении ЧСС кривая отклоняется вверх, а при замедлении - вниз. На втором графике (гистерограмма) показаны изменения силы сокращения миометрия. О силе сокращения судят по давлению, создаваемому во время сокращения в полости матки (по оси абсцисс - время в секундах, по оси ординат - давление, создаваемое в полости матки, в мм.рт.ст. или в условных единицах). Большинство приборов, кроме того, позволяют фиксировать шевеления плода. Построение КТГ включает экстраполяцию частоты относительно 1 мин, однако она осуществляется каждый раз при обнаружении сокращений сердца плода. Практически во всех выпускаемых мониторах скорость движения бумаги (носителя записи) одинакова. Это либо одна скорость (2 см/мин), либо ряд скоростей (1, 2, 3 см/мин). При таких скоростях размеры отрезка диаграммной ленты оказываются вполне пригодными для обозрения и хранения. В то же время достаточно четко воспроизводятся характерные фрагменты, отражающие динамику сердечных сокращений. Для определения показателей сердечной деятельности плода в зависимости от сократительной деятельности матки используют различные способы регистрации и методы анализа полученных данных. Различают два способа кардиотокографии: прямой, или инвазивный, и непрямой.
2.1.Техника проведения прямой кардиотокографии. Метод прямой кардиотокографии в настоящее время в перинатальной медицине используется крайне редко, поэтому мы считаем целесообразным привести его описание, не останавливаясь подробно на технике выполнения. При этом способе регистрация кардиотоко-грамм осуществляется непосредственно с предлежащей части плода при открытии шейки матки на 2-4 см, после излития околоплодных вод и после проведения влагалищного исследования, что позволяет избежать установки электрода на лицо или родничок. Метод заключается в следующем: стерильный спиральный электрод под контролем руки закрепляют путем его вращения по часовой стрелке на головке плода. Провода электродов закрепляют на специальной пластинке, которую фиксируют на бедре роженицы. Для удаления спирального электрода его вращают против часовой стрелки. Метод прямой кардиотокографии имеет существенные недостатки. Так, прямая регистрация сердечной деятельности плода невозможна при целом плодном пузыре или при недостаточном раскрытии маточного зева, что не позволяет осуществить кардиомониторное наблюдение в антенатальном периоде. Описаны также серьезные осложнения, возникшие по причине использования этого метода. Так, описаны случаи заболеваемости и смертности плодов, их частота составляет 1:1400 родов. Из них отмечено 4 случая повреждения сосудов пуповины с последующей гибелью плодов, 2 случая переплетения катетера и пуповины, что привело к сдавлению последней. При применении данного метода возможны ссадины, гематомы, абсцессы на предлежащей части плода. Описаны также случаи перфорации матки вводимым катетером. Поэтому наиболее приемлемым в практическом акушерстве методом кардиомониторинга является наружная кардиотокография. Этот метод прост, асептичен, безопасен для здоровья матери и плода.
2.2. Рекомендации по технике гроведения непрямой кардиотокографии. Как уже говорилось, в основу работы ультразвукового датчика положен эффект Допплера, а в основу работы большинства наружных датчиков маточных сокращений - явление тензоэффекта, заключающееся в изменении электрического сопротивления проводников или полупроводников при их механической деформации. Показатели сократительной деятельности матки дают ценную информацию как о течении беременности (в частности они могут указывать на вероятность спонтанного преждевременного прерывания беременности), так и о ходе родового акта. Вместе с тем следует отметить, что на показатели механо-электрического датчика могут существенно влиять толщина подкожного жирового слоя беременной, напряжение мышц, ротация матки во время схватки, движения плода и другие причины. В современных мониторах информация о маточных сокращениях предоставляется в графической форме на бумаге с диаграммной сеткой в относительных (условных) единицах. Обычный диапазон регистрации -от 0 до 100 у.ед. При всех отмеченных недостатках наружный метод регистрации маточных сокращений позволяет получить достаточно ценную информацию о временных параметрах процесса сокращения миометрия (продолжительность сокращений, момент достижения максимума сокращения, количество сокращений, определенный временной интервал). По результатам графической записи можно также судить о динамике интенсивности маточных сокращений. В то же время на современном этапе не существует методов, применяемых в широкой акушерской практике для точного измерения внутриматочного давления. Тем не менее измерение маточного тонуса даже с помощью наружных методов полностью отвечает практическим целям определения колебаний частоты сердечных сокращений в зависимости от выраженности маточного тонуса. Метод непрямой кардиотокографии не вызывает осложнений, не имеет противопоказаний и может беспре пятствснно использоваться для исследования в антенатальный период.
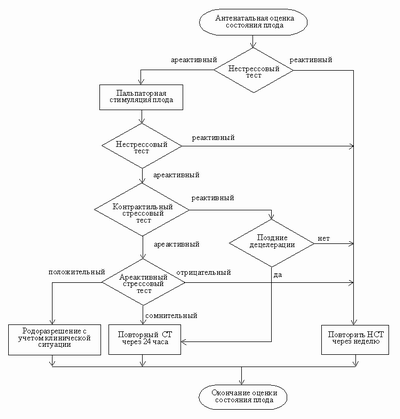
2.3. Показания к проведению кардиотокографического исследования В настоящее время всем беременным в третьем триместре рекомендуется дважды проводить скрининго-вос кардиотокографическое обследование. Беременным, относящимся к высокой группе риска развития перинатальных осложнений, его следует выполнять чаще. Основные показания к дополнительному кардиомонитор-ному контролю в антенатальном периоде: Отягощенный акушерский анамнез (перинатальные потери, задержка внутриутробного раз вития плода, преждевременные роды и др.). Заболевания беременной (гестоз, гипертониче ская болезнь, диабет, системные заболевания, рез ус- изоиммунизация и др.). Переношенная беременность. Маловодие. Снижение двигательной активности плода. Пролонгированная и переношенная беремен ность. Преждевременное созревание плаценты. Подозрение на врожденные пороки развития плода. Предшествующая кардиотокограмма с патологи ческими показателями. Временной интервал между проведением кардиото-кографии и кратность обследования зависят от конкретной клинической ситуации, и в каждом случае требуется принятие определенного решения. Рекомендации по проведению кардиотокографического обследования беременной женщины в антенатальном периоде будут представлены в соответствующем разделе..
III. ПРИНЦИПЫ АНАЛИЗА КТГ
3.1. Физиологические и патологические изменения
ЧСС плода.
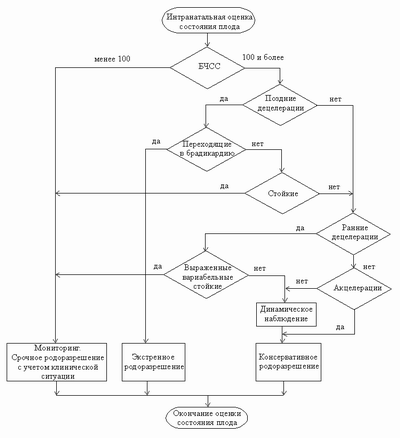
Базальный ритм, или базальная частота сердечных сокращений, есть средняя частота сердцебиения плода, сохраняющаяся без изменений в течение 10 мин и более. БЧСС регистрируют во время схваток и между ними при отсутствии учащений и замедлений ЧСС. Как было указано нами ранее (гл. 1), тип частоты сокращений миокарда у плода находится под контролем его автономной нервной системы. Если имеет место раздражение симпатической части ЦНС с последующим ее возбуждением, наблюдается увеличение базальной частоты. Если .же активизируется парасимпатическое звено нервной системы, то базальная частота уменьшается. Нормальной считается базальная ЧСС в пределах от 110 до 160 уд/мин.
Наличие учащения ЧСС более чем 160 уд/мин с длительностью не менее 10 мин определяют как тахикардию, а свыше 180 уд/мин - как выраженную тахикардию. ЧСС более 200 уд/мин в сочетании с аритмией является признаком нарушения сердечной проводимости. Установлено, что, если частота сердцебиений плода составляет 240 уд/мин и более, у плода возникает сердечная недостаточность с развитием водянки неиммунного происхождения.
При проведении оценки КТГ нужно иметь в виду дифференциальную диагностику тахикардии и акцеле-раций. Последние отражают учащение ЧСС с длительностью менее 10 мин.
Под брадикардией понимают урежение БЧСС менее чем 110 уд/мин, продолжающиеся также не менее 10 мин. В течение беременности (антенатальный период) брадикардия чаще всего отражает состояние плода, не связанное с развитием гипоксии. В целом же она встречается при развитии острой гипоксии (преждевременная отслойка детского места, разрывы сосудов пуповины, появление гипоксии интранатально). Следует иметь в виду, что урежение сердечных сокращений у плода возникает в ответ на действие внешних раздражителей, в том числе таких:
1)онижение температуры тела (гипотермии);
2)применение медикаментов ((3-блокаторов, лекар
ственных средств, содержащих кокаин и его производ
ные);
3)длительная компрессия головки плода в родах;
4)данные о развитии брадикардии как ответной ре
акции на полную блокаду сердца.
Наблюдение за характером сердечной деятельности плода в родах показывает, что брадикардия может продолжаться длительное время, но при этом дети рождаются без каких-либо гипоксических состояний и признаков дистресс-синдрома. Данное явление можно объяснить компрессией головки в полости малого таза, вследствие чего происходит урежение частоты сердцебиения. Это подчеркивает необходимость дальнейшей трактовки того количества сердечных ударов в одну минуту, которое подразумевает брадикардию. В отечественной литературе принято считать брадикардией, если ЧСС составляет менее 120 уд/мин. Однако в разработках экспертов FIGO за последнее десятилетие предлагается классифицировать брадикардию как ЧСС плода, соответствующую менее 110 уд/мин.
Если при тахикардии ее дифференциация идет с ак-целерациями, то при брадикардии - с децелерациями. Децелерации - это урежение ЧСС, продолжающееся менее 10 мин.
3.2. Реактивность плода и оценка его состояния с помощью тестов функциональной диагностики.
Под реактивностью плода понимают изменение его сердечной деятельности под воздействием различных факторов. Для диагностики нарушений жизнедеятельности плода применяется ряд функциональных проб и
тестов.
Оценка изменения ЧСС плода в ответ на естественные раздражители (спонтанные шевеления) называется нестрессовым тестом. При использовании дозированных нагрузок тесты становятся стрессовыми. В качестве дозированных нагрузок могут быть использованы физическая нагрузка матери, изменения газового состава альвеолярного воздуха, рефлекторные и медикаментозные пробы, стимуляция сокращений матки, возейст-вие звуком и нестрессовый тест.
Схема антенатального исследования ЧСС плода по данным КТГ:
Измерения
В последние годы кардиотокография стала одним из ведущих методов оценки состояния плода во время беременности. В настоящее время при анализе кардиотокограмм (КТГ) в основном используют такие показатели, как амплитуда мгновенных осцилляции (АМО), количество и амплитуда медленных акцелераций, выявление децеле-раций (Н. Л. Гармашева и Н. Н. Константино-, ва; Е. С. Готье и соавт.; Fisher и сравт.; yisser и Huisjes; Goupil и соавт.) J Вместе с тем наличие определенного субъективизма при подобном подходе к расчету КТГ и .отсутствие четких крите-ч риев, отражающих выраженность нарушений сос-. тряния плода, в значительной степени снижают ' эффективность использования этого метода в клинической практике.
Заключение
Преимущества КТГ являются:
· объективный анализ кардиотокограм-мы (КТГ);
· обеспечение краткосрочной, среднесрочной и долгосрочной сигнализации тревоги;
· возможность получения графической информации о состоянии плода и характера родовой деятельности;
· работа врача с ЭВМ в диалоговом' режиме;
· управляемое введение лекарственных веществ под контролем ЭВМ;
· автоматизированный вывод партограммы в печать после рЬдов;
· обработка полученных данных в автономном режиме;
· использование полученной информации для контроля с помощью ЭВМ состояния плода в неонатальном периоде.
Применение микроэлектроники открывает также некоторые дополнительные возможности это:
1) снижение затрат на использование средств вычислительной техники,
2) осуществление контроля непосредственно у постели роженицы (благодаря
упрощению монтажа, автономному режиму),
3) создание «интеллектуального» монитора для наблюдения за характером родового акта.
СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ
1. Абрамченко В.В. Клиническая иеринатология. - Санкт- Петербург: ИАГ РАМН им. Д.О.Отта, 1996. - 240 с.
2. Анастасьева В.Г. Морфофункциональные нарушения фетоплацентарного комплекса при плацентарной недостаточности - Новосибирск: НМИ, 1997. - 506 с.
3. Анте- и интранатальная оценка состояния плода. Учебно- методическое пособие / Герасимович Г.И., Гуляева Л.С., Можейко Л.Ф. и др. - Минск, 1997. - 35с.
4. Ариас Ф. Беременность и роды высокого риска: Пер. с англ. - М.. Медицина, 1989. - 656 с.
5. Б1оф1зичний можторинг плода / Маркш Л. Б., Венцковський Б. М., Вороши К.В. та in. - Льв1в: cbjt, 1993. - 66 с.
6. Будько В.Н., Коханевич Е.В , Манжуловский В.Н Влияние патологии пуповины на исход родов //С. 36-37.
7. Бунин А.Т., Иванова И.М. Диагностические возможности антенатальной кардиотокографии при синдроме задержки развития плода // Акушерство и гинекология. - 1984. - №6. - С. 24-27.
8. Бунин А.Т., Савченко И.Ю. Акушерская тактика в зависимости от показателей кардиотокографии при различных нарушениях маточно-плацентарного и плодово-плапентарного кровотока // Акушерство и гинекология. - 1994. - № 5. - С. 8-11.
9. Бунин А.Т.. Медведев М.В. Диагностические критерии задержки внутриутробного развития плода при ультразвуковом исследовании // Акушерство и гинекология. - 1985. - №12. - С. 25-30.
10. Воронин К.В., Потапов В.А.. Пустовойченко Ю И. Прогнозирование состояния плода при осложненном течении беременности: возможность кадиотокографии и оценки дыхательной активности плода / / Акушерство и гинекология - 1985 - №4 С. 36-38.
11. Голубев В.А. Клиническое значение антенатальной кардиотокографии // Акушерство и гинекология. - 1990. - .N» 5. - С. 6-8.
12. Готье It.С., Логвиненко А.В., Филимонова 11.А Знамени;-1 кардиотокографии в оценке выраженности хронической гипоксии плода во время беременности /'/ Акушерство и гинекология 1982. - №1. - С. 9-11.
13. Гудмундсс-он С Значение допплерометрни при ведении беременных с подозрением на внутриутробную задержку развития плода // Ультразвук, диагн. акут. гин. педпат - НИМ. - ,№ ! - С. 15-25.
14. Демидов В И, Бахарев В.Л . Фанчепко П.Д Антенатальная диагностика состояния плода // Лк\чпе|нтво и гинекология. - 1994. - ,№ 4 - С .41-33.
15. Демидов В.П., Логвинснко Л.В., Сигизбаева И.К. Значение использования акто- и кардиотокографии для выявления состояния плода во время беременности // Недостаточность фетоплацентарыой системы. - М.: ВНИЦОЗииР. - 1983. - С. 36-40.
16. Демидов В.Н., Логвиненко А.В., Сигизбаева И.К. Значение некоторых новых принципов расчета и анализа кардиотокограмм в оценке состояния плода во время беременности // Акушерство и гинекология. - 1983. - № 10. - С. 38-41.
17. Демидов В.П., Розенфельд Б.Е. Автоматизированная клрднотокография при оценке состояния плода во время беременности // Ультразвук, диагн. акуш. гин. педиат. - 1994. - № 2. - С. 87-95.
18. Диагностическое значение комплексной оценки функционального состояния плода в прогнозировании течения периода новорожденности / Б.А. Федоров, О.Г. Максимова, В.А. Конечных, Н.В. Протопопова // Ультразвуковая диагностика. - 1996. - № 3. - С. 67.
19. Евсюкова И.И. Особенности формирования сердечного ритма у плодов и новорожденных детей // Акушерство и гинекология. - 1985. - № 4. - С. 17-19.
20. Изменение кардиотокографических показателей при
гипотрофии плода / А.В. Логвиненко, М.А. Воронкова, И.К.
Сигизбаева, Б.В. Розенфельд // Акуш. гинек. - 1989. - № 9. - С. 37-
39.